آریتمی قلب به معنای غیرطبیعی بودن ریتم قلب است. از علائم آریتمی قلب میتوان به تند تپشی، کند تپشی و تنگی نفس اشاره کرد. بیماری عروق کرونر و فشار خون بالا میتوانند باعث بروز آریتمی شوند. برای درمان آریتمی میتوان از دارو، دستگاه ضربان ساز و جراحی استفاده کرد.
ستاره | سرویس سلامت – آریتمی قلب زمانی روی میدهد که تکانههای الکتریکی در عضله قلب که باعث ایجاد ضربان قلب میشوند، به درستی کار نکرده و در نتیجه قلب خیلی سریع، خیلی آهسته یا بینظم بزند. در این حالت، فرد ممکن است نوعی لرزش و تپش را در قلب خود احساس کند که ممکن است بی ضرر باشد. هرچند، برخی از آریتمیهای قلب ممکن است ناخوشایند یا حتی مرگ آور نیز باشند. با درمان آریتمی، اغلب میتوان ضربان قلب را کنترل کرد.

علائم آریتمی قلب
آریتمیها ممکن است هیچ نشانه یا علامتی را ایجاد نکنند. در حقیقت، ممکن است پزشک در زمان معاینه، متوجه آریتمی شود. هرچند، داشتن علائم محسوس نیز لزوما به این معنی نیست که شما مشکلی جدی دارید.
علائم آریتمی محسوس عبارتند از:
- احساس لرزش و تپش در سینه
- تند تپشی (تاکی کاردی)
- کند تپشی (برادی کاردی)
- درد قفسه سینه
- تنگی نفس
- سرگیجه و دوران سر
- تعرق
- غش
زمان مراجعه به پزشک
اگر به طور ناگهانی و زمانی که انتظار ندارید، علائم گفته شده را مشاهده کردید، به پزشک مراجعه کنید. فیبریلاسیون بطنی نوعی آریتمی است که میتواند مرگبار باشد. این حالت زمانی روی میدهد که تکانههای الکتریکی در قلب با سرعت و به صورت نامنظم میتپند. این امر باعث میشود که بطنها به جای پمپاژ خون به طور بیفایده بلرزند. بدون ضربان قلب موثر، فشار خون افت میکند و جریان خون به ارگانهای حیاتی نخواهد رسید. فرد مبتلا به فیبریلاسیون بطنی در عرض چند ثانیه غش خواهد کرد و نفس و یا ضربان نخواهد داشت. در این شرایط، سریع با اورژانس تماس بگیرید.
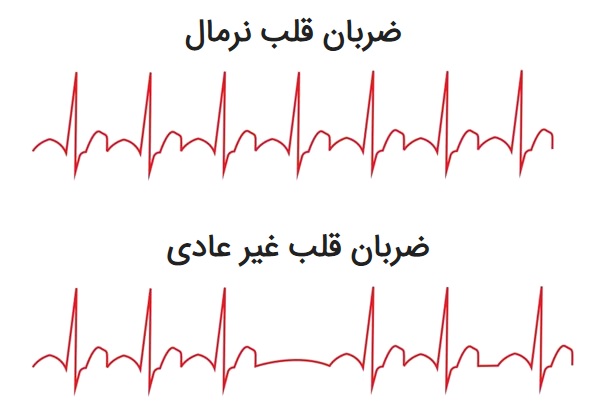
علت آریتمی قلب
عوامل بسیاری میتوانند منجر به آریتمی شوند. این عوامل عبارتند از:
- حمله قلبی که در حال رخ دادن است
- بافت زخمگاهی به جا مانده از حمله قلبی در گذشته
- تغییر در ساختار قلب
- بیماری عروق کرونر
- فشار خون بالا
- پرکاری تیروئید
- کم کاری تیروئید
- سیگار کشیدن
- نوشیدن بیش از حد الکل یا کافئین
- اعتیاد
- استرس و فشار
- مصرف برخی داروها و مکمل ها، از جمله داروهای سرماخوردگی و ضد آلرژی و مکملهای غذایی
- دیابت
- آپنه خواب (وقفه تنفسی در خواب)
- ژنتیک
ضربان قلب طبیعی چیست؟
قلب از چهار حفره تشکیل شده است: دهلیز چپ و راست در بالا و بطن چپ و راست در پایین. ریتم قلب به طور معمول توسط یک ضربان ساز طبیعی (گره سینوسی) کنترل میشود که در دهلیز راست قرار دارد. گره سینوسی، تکانههای الکتریکی را تولید میکند. این تکانهها به سمت دهلیزها رفته و با انقباض دهلیزها، خون وارد بطنها میشود. سپس، این تکانهها به یک خوشه از سلولها به نام گره اتوریواستاتیک (گره AV) وارد میشوند.
گره AV قبل از فرستادن سیگنال الکتریکی به بطن، آن را کاهش میدهد. این کاهش باعث میشود که بطنها با خون پر شوند. زمانی که تکانههای الکتریکی به ماهیچههای بطن برسند، باعث انقباض آنها شده و در نتیجه خون وارد ریهها و دیگر قسمتهای بدن میشود. در یک قلب سالم، این فرآیند معمولا به آرامی انجام میشود و ضربان قلب در حالت استراحت بین ۶۰ تا ۱۰۰ ضربه در دقیقه است.
انواع آریتمی
پزشکان، آریتمی قلب را بر اساس محل (دهلیز یا بطن) و سرعت ضربان قلب دسته بندی میکنند.
- تاکی کاردی – در این حالت، ضربان قلب سریع خواهد بود. ضربان قلب در حالت استراحت بیش از ۱۰۰ ضربه در دقیقه است.
- برادی کاردی – در این حالت، ضربان قلب آرام خواهد بود. ضربان قلب در حالت استراحت کمتر از ۶۰ ضربه در دقیقه است.
بروز تاکی کاردی یا برادی کاردی به این معنی نیست که شما بیماری قلبی دارید. به عنوان مثال، در زمان ورزش، طبیعی است که ضربان قلب افزایش پیدا کند. یا اینکه در زمان خواب، ضربان قلب آهسته شود.
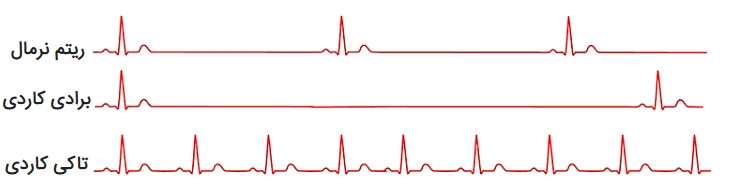
تاکی کاردی در دهلیز
تاکی کاردیهای ناشی از دهانه دهلیز عبارتند از:
- فیبریلاسیون دهلیزی: فیبریلاسیون دهلیزی یک ضربان قلب سریع است که به علت تکانههای نامنظم الکتریکی در دهلیز ایجاد میشود. این سیگنالها منجر به انقباضات سریع، ناهماهنگ و ضعیف دهلیز میشوند. فیبریلاسیون دهلیزی ممکن است به صورت موقت ایجاد شود، اما در برخی موارد برای بهبود، نیاز به درمان خواهد داشت. فیبریلاسیون دهلیزی ممکن است باعث بروز عوارضی مانند سکته مغزی شود.
- فلوتر دهلیزی: فلوتر دهلیزی شبیه به فیبریلاسیون دهلیزی است. ضربان قلب در فلوتر دهلیزی، نسبت به فیبریلاسیون دهلیزی، تکانههای الکتریکی ریتمیکتر و منظم تری دارد. فلوتر دهلیزی نیز ممکن است باعث بروز عوارضی مانند سکته مغزی شود.
- تندتپشی فوق بطنی: تندتپشی فوق بطنی اصطلاحی است که شامل بسیاری از فرمهای آریتمی است که در بالای بطن در دهلیز یا گره AV ایجاد میشود.
- سندرم ولف پارکینسون وایت: این سندرم نوعی تندتپشی فوق بطنی است که در آن یک مسیر الکتریکی اضافه بین دهلیز و بطن وجود دارد. این مسیر در زمان تولد ایجاد میشود، اما ممکن است تا زمان بزرگسالی، فرد علائمی را مشاهده نکند. این مسیر اضافه ممکن است باعث شود که سیگنالهای الکتریکی بین دهلیز و بطن بدون عبور از گره AV عبور کنند و منجر به جریان الکتریکی کوتاه و ضربان قلب سریع شود.
تاکی کاردی در بطن
تاکی کاردیهای ناشی از بطن عبارتند از:
- تاکی کاردی بطنی: تاکی کاردی بطنی یک ضربان قلب سریع و منظم است که با سیگنالهای الکتریکی غیر طبیعی در بطنها ایجاد میشود. ضربان قلب سریع به بطن این اجازه را نمیدهد که به طور کامل از خون پر شده و بتواند به طور موثری خون کافی به بدن منتقل کند. این حالت، نیاز به درمان اورژانسی دارد. بدون درمان، تاکی کاردی بطنی ممکن است به فیبریلاسیون بطنی تبدیل شود.
- فیبریلاسیون بطنی: فیبریلاسیون بطنی زمانی روی میدهد که تکانههای سریع و نامنظم الکتریکی باعث شوند که بطنها به جای پمپاژ خون به طور بی فایده بلرزند. این حالت اگر در عرض چند دقیقه از بین نرود، مرگبار خواهد بود.
- سندرم QT طولانی: این سندرم نوعی اختلال قلبی است که احتمال ابتلا به ضربان قلب سریع و نامنظم را افزایش میدهد. ضربان قلب سریع ممکن است منجر به غش یا حتی مرگ شود. برخی افراد ممکن است با یک جهش ژنتیکی متولد شوند که آنها را در معرض ابتلا به این سندرم قرار میدهد. علاوه بر این، برخی داروها ممکن است باعث ایجاد این سندرم شوند. همچنین، برخی شرایط پزشکی مانند نقص مادرزادی قلب نیز ممکن است باعث بروز این سندرم شود.

برادی کاردی (کند تپشی)
اگر چه ضربان قلب کمتر از ۶۰ ضربه در حالت استراحت، برادی کاردی در نظر گرفته میشود، اما پایین بودن ضربان قلب همیشه نشان دهنده مشکل نیست. اگر از لحاظ جسمی تندرست هستید، ممکن است قلب شما بتواند مقدار کافی خون را با کمتر از ۶۰ ضربه در دقیقه پمپاژ کند.
علاوه بر این، برخی داروها مانند داروهای فشار خون بالا ممکن است ضربان قلب را کاهش دهند. با این حال، اگر ضربان قلب شما آهسته است و قلب به اندازه کافی خون را پمپاژ نمیکند، ممکن است به یکی از چند حالت برادی کاردی زیر مبتلا باشید.
- سندرم سینوس بیمار: اگر گره سینوسی که مسئولیت تنظیم سرعت قلب را به عهده دارد، به طور مناسب تکانههای الکتریکی را ارسال نکند، ضربان قلب ممکن است خیلی کند شده یا ممکن است به طور متناوب تند و کند شود. این سندرم همچنین میتواند ناشی از وجود زخم در نزدیکی گره سینوسی باشد که میتواند باعث کاهش، اختلال یا انسداد مسیر تکانههای الکتریکی شود.
- بلوک انتقال: مسیرهای الکتریکی قلب میتوانند در گره AV مسدود شوند که در بین مسیر دهلیز و بطن قرار دارد. بسته به محل و نوع بلوک، ضربان بین نیمه بالا و پایین قلب ممکن است آهسته یا مسدود شوند. اگر سیگنال به طور کامل مسدود شود، برخی سلولها در گره AV یا بطنها میتوانند یک ضربان قلب پایدار، هر چند کندتر را ایجاد کنند. برخی از بلوکها ممکن است هیچ نشانه یا علامتی ایجاد نکنند، و برخی دیگر ممکن است باعث بروز برادی کاردی شوند.
ضربان قلب پیش رس
ضربان قلب پیش رس نوعی ضربان اضافی است. اگر شما گاهی اوقات این ضربه را احساس کنید، به ندرت به این معنی خواهد بود که شما مشکلی جدی دارید. با این حال، این نوع ضربه میتواند در افراد مبتلا به بیماریهای قلبی، نوعی آریتمی طولانی مدت را به وجود آورد. ضربان قلب پیش رس معمولا ناشی از استرس، ورزش شدید و یا محرکهایی مانند کافئین یا نیکوتین است.
عوامل خطرزا
برخی عوامل احتمال ابتلا به آریتمی قلب را افزایش میدهند. مانند:
- بیماری عروق کرونر، دیگر مشکلات قلبی و سابقه جراحی قلب. گرفتگی شریانهای قلب، حمله قلبی، دریچههای غیر طبیعی قلب، سابقه جراحی قلب، نارسایی قلبی، کاردیومیوپاتی (بیماری ماهیچه قلب) و دیگر آسیبهای قلبی از عواملی هستند که احتمال ابتلا به هر نوع آریتمی را افزایش میدهند.
- فشار خون بالا. فشار خون بالا احتمال ابتلا به بیماری عروق کرونر را افزایش میدهد. همچنین، ممکن است فشار خون بالا باعث شود که دیوارههای بطن چپ، ضخیم و سفت شوند که این امر میتواند نحوه عبور تکانههای الکتریکی را تغییر دهد.
- بیماری قلبی مادرزادی. به دنیا آمدن با اختلالات قلبی میتواند بر روی ضربان قلب تاثیر گذارد.
- مشکلات تیروئید. کم کاری یا پر کاری غده تیروئید میتواند احتمال ابتلا به آریتمی را افزایش دهد.
- دارو و مکملها. برخی داروهای سرفه و سرماخوردگی و برخی داروهای تجویزی ممکن است به پیشرفت آریتمی کمک کنند.
- دیابت. عدم کنترل دیابت میتواند احتمال ابتلا به بیماری عروق کرونر و فشار خون بالا را افزایش دهد.
- وقفه تنفسی در خواب. این اختلال میتواند احتمال ابتلا به برادی کاردی، فیبریلاسیون دهلیزی و دیگر آریتمیها را افزایش دهد.
- عدم تعادل الکترولیتها. مواد موجود در خون مانند پتاسیم، سدیم، کلسیم و منیزیم به تحریک تکانههای الکتریکی در قلب کمک میکنند. عدم تعادل این مواد میتواند بر روی تکانههای الکتریکی اثر گذاشته و باعث بروز آریتمی شوند.
- مصرف بیش از حد الکل. نوشیدن بیش از حد الکل میتواند بر روی تکانههای الکتریکی اثر گذاشته و باعث بروز فیبریلاسیون دهلیزی شود.
- مصرف کافئین یا نیکوتین. کافئین، نیکوتین و دیگر محرکها میتوانند باعث افزایش ضربان قلب شوند و ممکن است به بروز آریتمی کمک کنند. مواد مخدر مانند آمفتامین و کوکائین میتوانند به شدت بر روی قلب اثر گذاشته و موجب بروز انواع مختلف آریتمی یا حتی مرگ ناگهانی شوند.
عوارض جانبی
برخی آریتمیها ممکن است احتمال ابتلا به دیگر بیماریها را افزایش دهند. مانند:
- سکته مغزی: لرزش قلب باعث میشود که خون به درستی پمپاژ نشود. این امر میتواند باعث ایجاد لختههای خون شود. اگر لخته خون از قلب وارد مغز شود، ممکن است با انسداد جریان خون، باعث سکته مغزی شود. مصرف برخی از داروها، مانند رقیق کنندههای خون، میتوانند احتمال ابتلا به سکته مغزی را کاهش دهند.
- نارسایی قلبی: نارسایی قلبی زمانی روی میدهد که قلب به علت برادی کاردی یا تاکی کاردی، برای مدت زمان طولانی به درستی پمپاژ نشود. گاهی اوقات، کنترل میزان آریتمی که باعث نارسایی قلب شده است میتواند به بهبود عملکرد قلب کمک کند.
پیشگیری از ابتلا به آریتمی قلب
- داشتن یک رژیم غذایی سالم
- افزایش فعالیت بدنی
- ترک سیگار
- حفظ وزن سالم
- کاهش مصرف کافئین و الکل
- کاهش استرس
همچنین، در مصرف داروهای بدون نسخه، برخی داروهای سرماخوردگی و سرفه دقت کنید زیرا حاوی محرکهایی هستند که ممکن است موجب ضربان قلب سریع شوند.
نحوه تشخیص
برای تشخیص آریتمی قلب، پزشک علائم و سابقه پزشکی شما را بررسی کرده و معاینه فیزیکی انجام خواهد داد. همچنین، ممکن است پزشک آزمایشهایی برای بررسی بیماریهای قلبی یا بیماری تیروئید نیز برای شما تجویز کند. علاوه بر این، آزمایشهایی برای کنترل وضعیت قلب نیز انجام خواهد داد. مانند:
- الکتروکاردیوگرام (ECG) – در این آزمایش، برای تشخیص فعالیت الکتریکی قلب، سنسور یا الکترودهایی را به قفسه سینه و گاهی به دست و پا وصل میکنند. الکتروکاردیوگرام، زمان و طول مدت هر مرحله الکتریکی در ضربان قلب را اندازه گیری میکند.
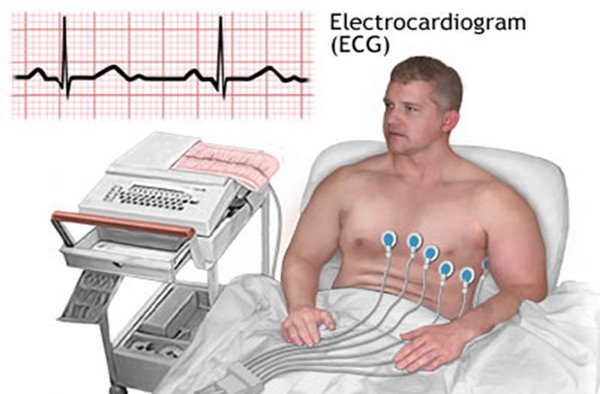
- هولتر مانیتورینگ – این یک دستگاه قابل حمل است که به مدت یک روز یا بیشتر برای ثبت فعالیت قلب به شما وصل میشود.
- مانیتور رویداد – برای آریتمیهای ناپیوسته، این دستگاه قابل حمل را به بدن خود وصل میکنید و زمانی که علائمی مشاهده کردید، دکمه آن را فشار میدهید. با این کار پزشک میتواند ریتم قلب شما را در زمان بروز علائم بررسی کند.
- اکوکاردیوگرام – در این آزمایش، یک دستگاه مبدل بر روی قفسه سینه قرار میگیرد و با استفاده از امواج صوتی، تصاویری از اندازه، ساختار و حرکت قلب تهیه خواهد شد.
- دستگاه قابل کاشت ثبت کننده لوپ – این دستگاه ریتمهای غیر طبیعی قلب را تشخیص میدهد و زیر پوست در ناحیه قفسه سینه قرار میگیرد.
اگر پزشک در طی این آزمایشها، متوجه هیچ آریتمی نشود، با کمک دیگر آزمایشها، آریتمی را تحریک خواهد کرد. آزمایشهایی مانند:
- تست فشار: برخی از آریتمیها با ورزش تحریک میشوند. در این آزمایش، از شما خواسته خواهد شد که بر روی یک تردمیل بدوید و در این حالت، فعالیت قلب تحت نظر قرار خواهد گرفت. اگر پزشک تشخیص دهد که بیماری عروق کرونر ممکن است باعث ایجاد آریتمی شود و شما دچار مشکل در ورزش هستید، ممکن است از یک دارو برای تحریک قلب تان استفاده کند.
- تست تیلت: اگر شما تجربه غش داشته باشید، پزشک ممکن است این آزمایش را توصیه کند. در این حالت، شما بر روی یک تخت دراز کشیده و ضربان قلب و فشار خون تان کنترل خواهد شد. سپس، پزشک تخت را بالا آورده انگار که شما ایستاده اید. در این حالت، پزشک واکنش قلب و سیستم عصبی را نسبت به تغییر زاویه بررسی خواهد کرد.
- تست الکتروفیزیولوژیک: در این آزمایش، پزشک لولههای نازک و انعطاف پذیری را از طریق رگهای خونی به نقاط مختلفی در قلب وصل میکند. در این حالت، الکترودها میتوانند تکانههای الکتریکی در قلب را نشان دهند.
درمان آریتمی قلب
تمام آریتمیها نیاز به درمان ندارند. معمولا، درمان زمانی صورت میگیرد که آریتمی باعث بروز علائم شدیدی شده یا احتمال ابتلا به عوارض آریتمی را افزایش دهد.
درمان کند تپشی
اگر برادی کاردی، علت قابل درمانی نداشته باشد، پزشک اغلب از یک ضربان ساز برای درمان استفاده میکند. زیرا هیچ داروی قابل اطمینانی برای افزایش ضربان قلب وجود ندارد. دستگاه ضربان ساز را معمولا در نزدیکی ترقوه قرار میدهند. یک یا چند سیم الکترود از طریق رگهای خونی به داخل قلب وصل میشوند. اگر ضربان قلب شما خیلی آهسته و یا متوقف شود، این دستگاه، با ارسال تکانههای الکتریکی موجب تحریک ضربان قلب خواهد شد.
درمان تند تپشی
برای درمان تند تپشی (تاکی کاردی) میتوان از روشهای زیر استفاده کرد:
- مانور وگال: برای متوقف کردن آریتمی قلبی که از نیمه پایین قلب شروع شده باشد، میتوانید از ترفندهای زیر استفاده کنید: حبس کردن نفس و انقباض، فرو بردن صورت در آب یخ و یا سرفه. این ترفندها بر روی سیستم عصبی که کنترل ضربان قلب را به عهده دارد، تاثیر گذاشته و باعث کاهش ضربان قلب میشوند. با این حال، مانور وگال برای تمام انواع آریتمی اثربخش نیست.
- دارو: برای بسیاری از انواع تاکی کاردی، میتوان از دارو برای کنترل ضربان قلب یا بازگرداندن آن به ریتم طبیعی استفاده کرد. توجه داشته باشید که داروهای ضد آریتمی را دقیقا مطابق با دستور پزشک مصرف کنید تا عوارض آنها به حداقل برسد. اگر مبتلا به فیبریلاسیون دهلیزی هستید، پزشک ممکن است از داروهای رقیق کننده خون برای پیشگیری از تشکیل لخته خون استفاده کند.
- کاردیوورژن: اگر به نوع خاصی از آریتمی مانند فیبریلاسیون دهلیزی مبتلا باشید، پزشک ممکن است از روش کاردیوورژن استفاده کند. در این روش، پزشک از طریق سینه، به قلب شوک وارد کرده که میتواند بر روی تکانههای الکتریکی تاثیر گذاشته و ریتم قلب را به حالت طبیعی برگرداند.
- کاتتر ابلیشن: در این روش، پزشک یک یا چند کاتتر را از طریق رگهای خونی وارد قلب میکند. الکترودهای موجود در کاتتر با استفاده از گرما، سرما یا بسامد رادیویی، ناحیه کوچکی از بافت قلب که موجب ایجاد یک مسیر غیرطبیعی الکتریکی در قلب شده است را از میان برمی دارد.
دستگاههای ایمپلنت
- دستگاه تنظیم کننده ضربان قلب (ضربان ساز) – دستگاه ضربان ساز به کنترل ریتمهای غیر طبیعی قلب کمک میکند. این دستگاه از طریق جراحی، در زیر پوست و در نزدیکی ترقوه قرار میگیرد. اگر دستگاه، ضربان غیرعادی را تشخیص دهد، با ارسال تکانههای الکتریکی موجب تحریک ضربان قلب خواهد شد.
- دفیبریلاتورهای قلبی کاشتنی (ICD) – اگر احتمال ابتلا به فیبریلاسیون بطنی یا ایست قلبی وجود داشته باشد، پزشک ممکن است این دستگاه را توصیه کند. این دستگاه همانند دستگاه ضربان ساز در زیر پوست و در نزدیکی ترقوه قرار می گیرد. دستگاه ICD به طور مداوم ریتم قلب را کنترل خواهد کرد. این دستگاه مانع از بروز ریتم غیر طبیعی قلب نخواهد شد، اما در صورت بروز چنین حالتی، آن را درمان خواهد کرد.
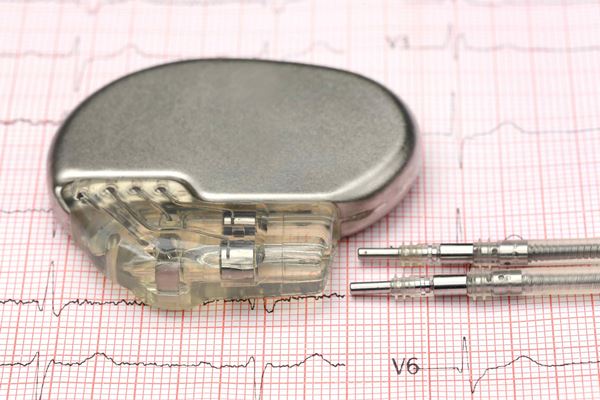
جراحی
در برخی موارد، ممکن است از جراحی برای درمان آریتمی قلب استفاد شود.
- روش مِیز – در این روش، جراح، یک سری برش جراحی را در بافت بالای قلب ایجاد میکند تا یک الگوی زخم بافت ایجاد شود. از آنجایی که زخم بافت نمیتواند رابط الکتریسیته باشد، با تکانههای الکتریکی سرگردانی که منجر به ایجاد انواع آریتمی میشوند، تداخل پیدا خواهد کرد. این روش معمولا برای کسانی استفاده میشود که به دیگر درمان ها واکنش نشان نداده اند.
- جراحی بای پس عروق کرونر – اگر بیمار علاوه بر آریتمی قلبی به بیماری عروق کرونر نیز مبتلا باشد، پزشک ممکن است جراحی بای پس عروق کرونر را انجام دهد. این روش به بهبود جریان خون در قلب کمک میکند.
شیوه زندگی و درمانهای خانگی
علاوه بر درمانهای دیگر، بهتر است شیوه زندگی خود را نیز تغییر دهید. تغییراتی مانند:
- مصرف غذاهای سالم. غذاهای کم نمک مصرف کنید. در رژیم غذایی خود، میوه، سبزیجات و غلات را بگنجانید.
- به طور منظم ورزش کنید.
- سیگار را ترک کنید.
- حفظ وزن سالم. اضافه وزن میتواند احتمال ابتلا به بیماریهای قلبی را افزایش دهد.
- کنترل فشار خون و سطح کلسترول
- عدم مصرف الکل
- چکاپ دورهای
طب جایگزین
از برخی درمانهای مکمل و جایگزین میتوان برای کاهش استرس استفاده کرد. مانند:
- چند حرکت ساده یوگا
- مدیتیشن
- تکنیکهای آرامش بخش
برخی مطالعات نشان داده اند که طب سوزنی ممکن است به کاهش ضربان قلب نامنظم در برخی آریتمیها کمک کند، اما هنوز تحقیقات بیشتری مورد نیاز خواهد بود.
برگرفته از: mayoclinic












هنوز دیدگاهی ثبت نشده است.